Edukace klienta s PEG 
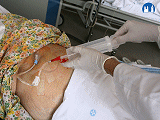
Perkutánní endoskopická gastrostomie (PEG) je metoda vyživování nemocných používaná od roku 1979, slouží k zajištění enterální výživy v případech, kdy není technicky možné zavedení nazogastrické či nazojejunální sondy nebo je nemocným tento přístup špatně tolerován, dále u nemocných, u kterých je indikována enterální výživa s předpokládanou dobou podávání delší než 6 týdnů.
PEG je tenká sonda, která je zavedena přes kůži stěny břišní do žaludku.
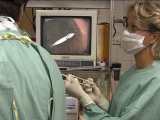
Nejčastějším způsobem zavedení stomie je metoda pull podle Ponského a Gauderera, kdy se za endoskopické kontroly provádí punkce žaludku přes stěnu břišní. V případě kontraindikace tohoto přístupu nebo významné stenózy neprostupné pro gastrostomickou kanylu v oblasti orofaryngu nebo jícnu je druhou možností zavedení stomie push metodou pod RTG nebo endoskopickou kontrolou (nazogastroskop), kdy se gastrostomická kanyla zavádí přímo po punkci a dilataci kanálu po vodiči.
Indikace perkutánní endoskopické gastrostomie :
Nejčastější indikací jsou onkologická onemocnění, zejména nádory zužující horní část trávicí trubice, nádory s nádorovou anorexií znemožňující příjem potravy, onemocnění v oblasti krku, gastroenterologická onemocnění, stomatologická a stomatochirurgická onemocnění a neurologická onemocnění, kde není překážka organická, ale porucha funkčního polykacího aktu. Vzácnější indikací pro PEG jsou psychiatrická onemocnění, AIDS či zavedení PEG u dětí.
Kontraindikace perkutánní endoskopické gastrostomie :
- kontraindikace gastroskopie – nemožnost zavedení endoskopu do žaludku, nesouhlas pacienta nebo oběhová nestabilita
- kontraindikace enterální výživy
- absolutní – např. akutní fáze onemocnění, časná fáze po operaci, šokový stav, náhlé příhody břišní, akutní krvácení do gastrointestinálního ústrojí
- relativní – např. akutní pankreatitida, neztišitelné zvracení, těžký průjem
- kontraindikace vlastního provedení
- absolutní – např. difuzní peritonitida, ascites, těžké poruchy koagulace, karcinom žaludku
- relativní – např. stavy po operacích v horní polovině břicha, stav po resekci žaludku, velká hiátová hernie, žaludeční vřed, hepatomegalie, žaludeční varixy a obezita
Edukace klienta o převazu PEG
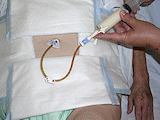
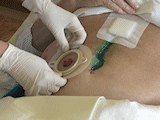
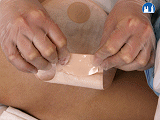
V prvních dvou týdnech se okolí zavedení PEG sondy ošetřuje každý den a po dobu 4-6 týdnů se se sondou otáčí a zanořuje se každý den, aby se správně vytvořil gastrokutánní kanál; po této době stačí kontrola a manipulace 1-2krát týdně.
V prvních dnech a v případě komplikací se může zevní disk PEG podkládat nastřiženým mulovým čtverečkem, jinak to není nutné.
1. Edukační dg.
- Ochota doplnit deficitní vědomosti
- Ochota zlepšit zvládání zátěže
2. Edukační cíle
- Kognitivní oblast
- Pacient chápe poskytnuté informace a rozumí jim
- Psychomotorická oblast
- Pacient správně provede převaz, manipulaci s PEG sondou a správně zhodnotí okolí místa zavedení
- Afektivní oblast
- Pacient chápe nutnost manipulace s PEG sondou pro vytvoření gastrokutánního kanálu
3. Edukační intervence
- a. Informovat o technice převazu a manipulaci (otáčení, zanořování) s PEG sondou
- za stálého mírného tahu za sondu uvolnit fixační svorku a úchyty zevního disku
- všimnout si značek na sondě, usnadní to návrat zevního disku do původní polohy
- posunout zevní disk asi 5 cm od stěny břišní
- zkontrolovat, očistit a omýt místo vpichu a obě strany zevního disku
- v prvních dnech nebo v případě komplikací místo vpichu odezinfikovat a zevní disk vypodložit nastřiženým mulovým čtvercem
- za stálého mírného tahu za sondu posunout zevní disk zpět ke kůži
- uzavřít úchyty zevního disku a fixační svorku
- mírným tahem sondy zkontrolovat, zda zevní disk dosedá na kůži (mezi kůží a zevním diskem není vůle)
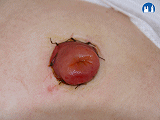
- b. Informovat o komplikacích v místě zavedení PEG sondy
- zarudnutí, hnisavá sekrece – informovat lékaře
- zbytky nebo vytékání výživy, žaludečních šťáv – informovat lékaře
- změna barvy sondy, vlasové trhliny na sondě – informovat lékaře
- ucpání – provést proplach vlažnou převařenou vodou nebo čajem, únik okolo PEG – informovat lékaře
- granulace – okolí místa zavedení je zarudlé a v něm ložisko velikosti asi hrášku, které krvácí, tzv. „granulační tkáň“ – informovat lékaře, snadno chirurgicky odstranitelné
Edukace klienta o podávání stravy do PEG
Klinická enterální výživa je nutričně kompletní vyvážená strava speciálně vyrobená pro podávání sondou, obsahuje veškeré pro tělo potřebné živiny: tuky, cukry, bílkoviny, vlákninu, vitamíny, minerální látky a stopové prvky, a to v optimálním poměru. Při používání klinické enterální výživy je jistota, že klient dostává plnohodnotnou stravu, která není ničím kontaminována a zároveň nedojde k ucpání sondy, k čemuž může dojít při podávání stravy mixované.
Výživu lze podávat dvěma způsoby – v jednotlivých dávkách pomocí Janettovy stříkačky, nebo nepřetržitě enterální pumpou nebo samospádem. Při podávání výživy je vhodné, aby klient seděl nebo měl zvýšenou horní polovinu těla a setrval v této pozici ještě 30-60 minut po skončení podávání. Snižuje se tím riziko, že se výživa dostane ze žaludku do horních cest dýchacích. Po ukončení podávání výživy je nezbytné set vždy uzavřít, aby nedocházelo k úniku výživy nebo žaludečních šťáv.
Nemůže-li klient užívat léky, je možnost jejich podání do PEG. Upřednostňuje se použití léků v kapkách či sirupech, zředěných vodou nebo čajem. Pokud je lék dostupný pouze ve formě tablet, musíte je pečlivě rozdrtit, jen tak lze zabránit ucpání sondy. Úpravou léku (drcením, rozpouštěním apod.) se ale mohou změnit jeho vlastnosti, proto je třeba se nejdříve poradit s lékařem. Po podání léku sondu je vždy nutné propláchnout sondu vodou nebo čajem.
1. Edukační dg.
- Ochota doplnit deficitní vědomosti
- Ochota ke zlepšení léčebného režimu
- Ochota ke zlepšení výživy
- Ochota zlepšit zvládání zátěže
2. Edukační cíle
- Kognitivní oblast
- Pacient chápe poskytnuté informace a rozumí jim
- Psychomotorická oblast
- Pacient si správnou technikou aplikuje enterální výživu do sondy
- Afektivní oblast
- Pacient dodržuje časové intervaly podávání stravy do sondy
- Pacient dodržuje správnou techniku aplikace stravy do sondy
- Pacient používá vhodné přípravky do sondy
3. Edukační intervence
- a. Informovat o vhodné stravě do sondy
- správná výživová hodnota (správný poměr živin – tuky, cukry, bílkoviny, vláknina, vitamíny, minerální látky a stopové prvky)
- vhodná konzistence
- nekontaminovaná (bakterie, plísně)
- nevhodná – strava mixovaná (nevhodná výživová hodnota, vhodná konzistence, riziko kontaminace)
- vhodná – přípravky enterální výživy (vhodná výživová hodnota, vhodná konzistence, nekontaminovaná)
- b. Informovat o pomůckách nutných k podávání stravy do sondy
- Janettova stříkačka
- ordinovaný přípravek enterální výživy
- převařená voda nebo čaj
- c. Informovat o správné technice podávání stravy do sondy
- umýt ruce teplou vodou a mýdlem
- připravit si pomůcky
- zaujmout vhodnou polohu – nejlépe vsedě nebo polosedě ke snížení rizika regurgitace ze žaludku (návrat podané stravy do hltanu a úst)
- otevřít set
- provést Janettovou stříkačkou odtah ze žaludku – kontrola obsahu žaludku
- při odsátí velkého množství předchozí dávky, pocitu plnosti nebo vytékání stravy sondou po otevření setu dávku stravy nepodávat, při přetrvávání obtíží informovat lékaře
- odtah vstříknout zpět do žaludku
- podat dávku
- propláchnout gastrostomickou sondu převařenou vodou nebo čajem
- nepoužívat kyselé roztoky – ovocné šťávy, limonády, minerálky, mohlo by dojít ke sražení výživy nebo ucpání sondy
- zavřít set
- alespoň 30-60 min nelehat
- možnost podávání léků – sirupy, kapky, drcené tablety
- po podání léků vždy provést proplach gastrostomické sondy
- po podání výživy Janettovu stříkačku řádně omýt proudem horké vody, po poslední večerní dávce rozloženou vyvařit v pitné vodě
- d. Informovat o komplikacích enterální výživy
- průjmy – mohou být způsobeny rychlým podáním dávky, příliš velkou dávkou, krátkým intervalem mezi dávkami, poruchou střevní mikroflóry (např. antibiotiky), netolerancí přípravku; při delším přetrvávání informovat lékaře
- zácpa – málo tekutin, nevhodně zvolený enterální přípravek; při delším přetrvávání informovat lékaře
- aspirace (vdechnutí) výživy – prevencí je vhodná poloha při aplikaci dávky enterální výživy, aby se nevracela do hltanu a úst
Edukace klienta s cévní mozkovou příhodou 
Cévní mozková příhoda
Cévní mozková příhoda (CMP) dle WHO je akutní neurologická dysfunkce vaskulárního původu se subjektivními a objektivními příznaky, které odpovídají postižení části mozku.
V běžné praxi se pro ni používá termín „iktus“, objevuje se i anglický pojem „stroke“. CMP jsou způsobeny jednak krvácením do centrální nervové soustavy, jednak tím, že dojde k náhlé poruše zásobování mozku krví, což má za následek nedostatečný přívod kyslíku a dochází k odumírání mozkových buněk – vzniká infarkt.
Subjektivní a objektivní příznaky se mohou objevit náhle nebo se mohou stupňovat během několika minut, dní, měsíců, let. U ischemie mozku definujeme ještě tranzitorní (přechodnou) ischemickou ataku (TIA), u níž netrvají příznaky déle než 24 h (obvykle méně než 1-2 h), zatímco příznaky u CMP přetrvávají déle než 24 hodin.
Rizikové faktory cévní mozkové příhody
Riziko vzniku se zvyšuje s věkem. Samozřejmě není vyloučeno, že cévní mozkovou příhodou nemůže onemocnět dítě. V dětském věku často dochází k trvalému ochrnutí (plegiím). Dále je to rodinné dispozice a pohlaví, jelikož u mužů je vyšší riziko bez ohledu věku a to v poměru – muži : ženy = 1,5 : 1.
Hlavním rizikovým faktorem je vysoký krevní tlak (hypertenze). Pokud má člověk sklony k ateroskleróze (zužování cév nahromaděním tuku), dojde potom v mozku k ucpání sklerotické cévy (zúžená céva) úplným uzavřením nebo se uvolní tuk z jiné cévy (nejčastěji ze srdeční) a ten dopluje do mozku a cévu ucpe.
Nesmíme také zapomínat na onemocnění, která patří do rizikových skupin této nemoci. Patří sem cukrovka (diabetes mellitus), zvýšená hladina tuků v těle (hyperlipidemie).
Kouření - rizikový faktor pro mnoho nemocí.
1. Edukační dg.
- Ochota doplnit deficitní vědomosti
- Ochota ke zlepšení léčebného režimu
- Ochota ke zlepšení výživy
- Ochota zlepšit zvládání zátěže
2. Edukační cíle
- Kognitivní oblast:
- Klient zná komplikace, které mohou nastat.
- Klient chápe zajištění bezpečného prostředí.
- Klient ví, jakou má dodržovat dietu (s omezením živočišných tuků, soli, cholesterolu).
- Psychomotorická oblast:
- Klient se snaží o obnovení motorických funkcí, čití, řeči.
- Klient rozvíjí maximální nezávislost v aktivitách denního života.
- Klient nacvičuje kontinenci.
- Afektivní oblast:
- Klient se účastní sociální interakce – návrat pocitu „užitečnosti“ ve společnosti.
- Klient pociťuje sounáležitost s rodinou – úspěšná funkce rodiny a adaptace na nové podmínky.
3. Edukační intervence
- a. Uvést klienta do problematiky – seznámit ho s onemocněním
- Ischemická cévní mozková příhoda vzniká při uzávěru tepen, které vyživují mozek. Může být způsobená krevní sraženinou (trombem) nebo vmetkem (embolem). Vede k přerušení přívodu krve, tedy i kyslíku a živin do příslušných oblastí mozku. Během ischemické cévní mozkové příhody dochází k postižení části mozku a k poruše funkce mozkových buněk. Možnými projevy jsou: ztráta citlivosti, ochrnutí, ztráta řeči, zmatenost atd. Teprve až za několik hodin odumírají mozkové buňky bez kyslíku a živin.
- Samostatně se rozlišuje tzv. tranzitorní ischemická ataka – TIA. TIA je vyvolána nedokrvením mozku, tedy podobně jako u ischemické cévní mozkové příhody. Jedná se ale pouze o přechodný stav. Projevy TIA se objevují náhle a trvají krátce, méně než 5 minut.
- Fibrilace síní. Ischemické cévní mozkové příhody u nemocných s fibrilací síní mají ve srovnání s ostatními typy iktů nejtěžší neurologické postižení s nejvyšší úmrtností. Zhruba 70 % všech ischemických cévních mozkových příhod u nemocných s fibrilací síní je způsobeno kardioembolizačním mechanizmem. Proto je důležitá správná léčba fibrilace síní.
- Hemoragická cévní mozková příhoda je méně častá - 20% výskyt. Krvácení vzniká porušením stěny mozkové cévy.
- První projevy cévní mozkové příhody:
- slabost,
- ztráta citlivosti tváře nebo končetiny („mravenčení“),
- zmatenost, dezorientace, porucha vnímání (problém mluvit a někdy i rozumět),
- potíže s chůzí, rovnováhou, pohybem, pocitem závratě,
- náhlá bolest hlavy,
- neovládání jedné končetiny (vypadávání věcí z ruky).
- Časná léčba. Čím dříve se zahájí účinná léčba, tím větší je šance ovlivnit průběh a následky mozkového postižení. Důležité je rychlé přijetí postiženého s akutním iktem do nemocničního zařízení. Poučení laiků snižuje procento nemocných s opožděným zahájením léčby.
- b. Poučit klienta o rehabilitaci a nácviku soběstačnosti
- Rehabilitace je nedílnou součástí léčby akutní CMP.
- S rehabilitací a ev. vertikalizací (stoj) je nutno začít v prvních hodinách po vzniku CMP nebo okamžitě, jakmile to stav nemocného dovolí. Významné jsou i pasivní formy rehabilitace a polohování.
- Rehabilitace musí být komplexní, zajištěná fyzioterapeutem (rehabilitační pracovník), logopedem (nácvik řeči), psychologem, ergoterapeutem (léčba prací).
- Polohování pro rodinné příslušníky.
- Polohu na zádech používáme pokud možno co nejméně, protože způsobuje spasticitu na dolních končetinách. Horní končetina je podložena polštářem. Paže je mírně upažena, v lokti a zápěstí natažena, prsty nataženy. Postižená dolní končetina je podložena pod pánví a stehnem. Hlava je pootočena k postižené straně.
- Poloha na zdravém boku. Nemocný leží na boku, trup je mírně nakloněn dopředu. Rameno ochrnuté horní končetiny je výrazně vysunuté dopředu, končetina je před tělem podložena polštářem. Ochrnutá dolní končetina je v kyčli a koleni mírně ohnutá a podložená polštářem.
- Poloha na boku ochrnuté strany. Pacient leží na boku, nepatrně přetočen na záda, stabilizován podloženým polštářem v hrudní i bederní oblasti. Rameno na postižené straně musí být uloženo dopředu, paže je téměř v pravém úhlu také podložená a dlaň obrácena směrem vzhůru. Ochrnutá dolní končetina v kyčelním kloubu je natažena, v koleni mírně pokrčena. Nepostižená dolní končetina je ohnutá v kyčelním i kolenním kloubu pro zajištění stability.
- Uvedená polohování se provádí po 2 hodinách.
- Sed. Prvním krokem je posazení na lůžku. Dbáme na to, aby pacientova záda byla podepřená. Obzvláště důležité pro další období je nácvik rovnováhy vsedě. Přemístění na židli a stoj u lůžka lze provádět, pouze pokud pacient zvládl leh na boku, sed a pokud má dobrou stabilitu vsedě.
- Nácvik chůze. Nácvik začínáme ze sedu. Při nácviku stoje je nutné použít oporu, nejlépe pevné chodítko. Nemocný se posune na okraj lůžka, dolní končetiny opře o podlahu, chytne se chodítka a přesune váhu dopředu. Doba stoje je individuální, podle fyzické zdatnosti. Stoj se prodlužuje podle momentálního stavu nemocného.
- Cvičení mluvidel. Důležité je masírování ochrnutých svalů v oblasti úst. Vyzýváme nemocného, aby cvičil pohyby jazyka a rtů. K lepší komunikaci používáme afatický slovník. Afázie je porucha chápání, myšlení a nacházení slov.
- Afázie motorická. Postižený velmi dobře chápe, co mu sdělujeme, ale řeč není plynulá.
- Afázie senzorická. Nemocný není schopen pochopit naše sdělení. Řeč je plynulá, ale postrádá smysluplnost.
- Afatický obrazový slovník je určen především pro počáteční léčbu afázie. Obrázky jsou vyjádřena podstatná jména, přídavná jména, slovesa a životní situace.
- Nácvik kontinence
- Nejdůležitější je zajistit soukromí a důstojnost,
- příslušenství v dostatečné blízkosti,
- vyprazdňování močového měchýře v pravidelných intervalech,
- nácvik přerušovaného močení,
- průběžný příjem tekutin,
- posilování svalů pánevního dna.
- c. Poučit klienta o dietě
- Omezení živočišných tuků, soli, cholesterolu.
- Strava bohatá na ovoce, zeleninu, celozrnné potraviny, luštěniny.
- d. Naučit klienta soběstačnosti v aktivitách denního života
- Vést nemocného po CMP k maximální soběstačnosti při činnostech, které bude postupně zvládat sám. Nikdy nepospíchejte a vždy nemocného pochvalte!
- Důležité je zařazení časné rehabilitace. Rehabilitace se zaměřuje cíleně k návratu nebo úpravě narušených pohybových a řečových funkcí.
- Nejprve se začíná s pasivním cvičením postižených končetin.
- Procvičují se všechny klouby postižených končetin. Důležitá je rehabilitace ramenního kloubu, kdy se jedná o prevenci syndromu „ztuhlého ramene" 3-4krát denně.
- Nacvičujeme úchop lžíce. Při jídle na nemocného nespěcháme.
- Nacvičujeme oblékání osobního prádla.
- Nacvičujeme kontinenci.
- e. Poučit klienta o důležitých informacích pro nemocné po CMP
- Po zvládnutí akutní fáze nemocný nacvičuje soběstačnost.
- Mnohdy se dostavují pocity bezmocnosti, neschopnosti, hanby a viny.
- Nemocný si stěžuje na ztrátu kontroly nad danou situací, je frustrován z neschopnosti vykonávat dřívější úkony.
- Rodina v péči o nemocné po cévní mozkové příhodě sehrává velmi důležitou roli.
- Rodinní příslušníci mohou čerpat příspěvek pro pečující o osoby s převážnou nebo úplnou bezmocností. Příspěvek na bydlení či na kompenzační pomůcky.
- f. Poučit klienta o možnostech využití domácí péče
- V závislosti na míře postižení jsou k dispozici služby agentury domácí péče.
- Agentura dle možností může zapůjčit pomůcky pro domácí ošetření.
- Zajišťuje rehabilitaci a logopedickou péči v domácím prostředí.
- V případě kožních defektů provádí jejich ošetření.
Edukace klienta s Alzheimerovou chorobou 
Alzheimerova choroba je závažné neurodegenerativní onemocnění vedoucí k úbytku některých populací neuronů (nervových buněk) a v důsledku toho k mozkové atrofii (úbytku tkáně). Tyto buňky odumírají a nemohou být nahrazeny ani obnoveny. Způsobuje pokles tzv. kognitivních funkcí – myšlení, paměti, úsudku. Lidé trpící touto nemocí mohou zapomínat jména, vidět a slyšet to, co ve skutečnosti neexistuje. Bývají celkově zmatení, podráždění, nervózní, úzkostní a mají strach.
Stadia nemoci
- Lehká demence
Obtížné dorozumívání, zapomínání, podezíravost, vztahovačnost, popírání problémů a poruchy paměti, především krátkodobé a střednědobé, dezorientace v čase, bloudění na známých místech, obtížné rozhodování a bezradnost, ztráta iniciativy, známky deprese, úzkosti a agresivity, ztráta zájmu o koníčky, změna osobnosti – sobeckost a egocentričnost. - Střední stadium demence
Střední demence se projevuje významným zhoršením paměti ve všech složkách. Porucha soudnosti, nekritičnost, neschopnost vykonávat běžné aktivity, jako je vaření a nakupovaní, potřeba pomoci při vykonávání osobní hygieny a oblékání, obtížná komunikace, toulání, bloudění, poruchy chování, halucinace, podezírání, stavy zmatenosti. - Těžké stadium demence
Těžká demence se vyznačuje těžkými poruchami paměti. Nemocní si nejsou schopni zapamatovat nové informace. Velmi častá je dezorientace v čase i prostoru. Postižení nepoznávají lidi, a to často ani nejbližší příbuzné.
Demence se rozvíjí nenápadně plíživě. Prvními příznaky bývají poruchy krátkodobé paměti a poruchy vštípivosti paměti. Poměrně brzy se v průběhu rozvoje demence objevují poruchy orientace v prostoru i čase. S postupným prohlubováním demence v důsledku toho začnou pacienti bloudit, nejdříve dále od svého bydliště a v místech, která znali, ale nenavštěvovali příliš často. S postupující demencí bloudí i blíže svého bydliště a v těžkých stadiích demence i ve vlastním bytě.
Rizikové faktory
- Věk – jeden ze základních faktorů. U lidí před 60. rokem se s nemocí setkáváme spíše vzácně. U lidí nad 85 let trpí chorobou každý pátý.
- Pohlaví. V tomto ohledu jsou ženy ohroženy více než muži.
- Genetické podklady – ovlivňují výskyt. U blízkých příbuzných (rodiče, děti, sourozenci) je výskyt 3-4krát větší.
- Vzdělání – Lidé úspěšní ve vzdělávacím procesu jsou méně ohrožení Alzheimerovou chorobou.
- Kouření – Kouření přináší vyšší riziko vzniku demence.
- Alkohol – dlouhodobá konzumace většího množství alkoholu přináší vyšší riziko onemocnění.
- Deprese – starší lidé s depresí mají 3-4krát větší riziko propuknutí demence.
- Zdraví – Vysoký krevní tlak, vysoká hladina cholesterolu, vysoké hladiny lipidů a cukrovka patří mezi rizikové faktory pro vznik Alzheimerovy choroby.
1. Edukační dg.
- Ochota doplnit deficitní vědomosti
- Ochota ke zlepšení léčebného režimu
- Porušená interpretace okolí
- Potulka
- Ochota zlepšit zvládání zátěže
- Riziko přetížení pečovatele
2. Edukační cíle
- Kognitivní oblast:
- Klient dokáže podat informace o předepsaných lécích, způsobu užívání léků, možných nežádoucích účincích, vysvětlit důležitost užívání.
- Zná komplikace, které mohou nastat.
- Klient nemá nerealistická očekávání vůči léčbě.
- Psychomotorická oblast:
- Klient maximálně rozvíjí svoji soběstačnost.
- Afektivní oblast:
- Klient je orientovaný ve svém okolí dle stadia onemocnění.
3. Edukační intervence
Uvést nemocného do problematiky onemocnění.
Edukace by měla být vedena interaktivně za využívání následujících technik
- používání otevřených otázek,
- poskytování empatického zhodnocení,
- zjišťování pacientových představ a přesvědčení a reflektujícího naslouchání,
- podporování soběstačnosti,
- přehled předchozích zkušeností s léčbou,
- poskytování zpětné vazby,
- shrnutí a přehled možných zdrojů nespolupráce,
- edukace může být zaměřena též na rodinné příslušníky, kteří se starají o duševně nemocného člena rodiny.
Rady pro nemocného:
- vytvořte si knihu, kde budete mít:
- důležitá tel. čísla, adresy (včetně té vaší) a čísla tísňového volání,
- jména lidí a jejich vztah k vám,
- seznam věcí, které musíte udělat,
- mapu, na které bude zakreslen váš domov a jeho okolí,
- cokoli, co budete potřebovat vědět nebo co je pro vás důležité,
- polepte skříně a zásuvky obrázky nebo popisky, kde bude jasně vyjádřeno, co v které skříni je a k čemu ten určitý předmět slouží,
- pořiďte si hodiny, kde bude zobrazeno i datum, a dejte je na nějaké viditelné místo,
- poproste příbuzného nebo přítele, aby vám zavolal a upozornil vás vždy, když máte důležitou schůzku, když si máte užít léky apod.,
- odškrtávejte si dny v kalendáři, abyste měli přehled o čase.
Rozvržení dne:
- udělejte si na vše dost času a nenechte ostatní, aby vás nutili pospíchat,
- pokud je pro vás něco příliš obtížné, chvíli si od toho odpočiňte,
- pokud potřebujete pomoc, požádejte o ni,
- domluvte se s ostatními, aby vám pomáhali se složitějšími problémy,
- dodržujte svůj stálý každodenní plán,
- nechoďte mimo domov sami, vždy raději s někým, kdo vás doprovodí,
- vysvětlete ostatním, že máte problémy s pamětí a potřebujete pomoc,
- zaregistrujte se v programu České alzheimerovské společnosti (ČALS) nazvaném „Bezpečný návrat“, tento program byl vytvořen pro ty, kteří by mohli mít problém s návratem domů.
Cvičení paměti:
- luštěte křížovky,
- můžete využít karetní hry, pexeso,
- sestavujte puzzle,
- procvičujte paměť a vybavte si zapamatované informace (např. na stůl je umístěno 10 předmětů, následně je zakryjte, na list papíru napište všechny předměty, které jste si zapamatovali, posledním krokem je kontrola),
- využijte sešity „Cvičte si svůj mozek“, jsou v různých úrovních obtížnosti.
Využití různých terapií:
- muzikoterapie (léčba hudbou), důležitý je vzpomínkový efekt např. hudba mládí, i u těžkých forem demence je dlouhodobá paměť zachována,
- arteterapie (léčba uměním) receptivní, kdy je záměrně vybráno umělecké dílo
- produktivní, zahrnuje použití konkrétních tvůrčích činností, tj. malba, kresba, koláže, modelování apod.,
- taneční terapie, klient je udržen v prostoru a čase, což podporuje percepční a kognitivní funkce,
- zooterapie (terapie za pomocí zvířat) pasivní, kdy zvíře má pozitivní efekt již pouhou svou přítomností v určitém prostředí,
- interaktivní, kdy klient pečuje o zvíře stále (rezidentní typ – zvíře přítomné v ústavu) nebo formou projektů v různých časových délkách a pravidelnosti (návštěvní typ),
- canisterapie (terapie za pomoci psů)
- rezoluční terapie, je častěji doporučovanou metodou při komunikaci s klientem, který již není schopen se orientovat v realitě. Rezoluce předpokládá, že cokoli řekne pacient „TEĎ, je pro něj realitou a nemá smysl se snažit něco změnit“.
Správná výživa:
- riziko podvýživy je závažnou komplikací, která je průvodním jevem u pacientů s Alzheimerovou chorobou, ale na kterou se nemyslí,
- lidé s demencí mají sníženou potřebu pít, často i méně než 1 l tekutin denně,
- dochází i k omezenému příjmu základních složek výživy, minerálů a vitamínů,
- nedostatečná výživa vede k úbytku kosterní svaloviny, která není při zachování tukových zásob patrná,
- u nemocných s Alzheimerovou chorobou je nutné již od počátku dbát na správnou výživu, ale současně i navýšit celkový příjem bílkovin,
- důležitým doporučením je jíst pravidelně ve 2-3 hodinových intervalech, a to i pokud se nedostavil pocit hladu.
Strava bohatá na bílkoviny:
- tvrdý sýr,
- tučný tvaroh,
- sušené mléko,
- jogurt,
- vařené vejce,
- vaječný žloutek,
- ořechy, semena,
- obilné klíčky,
- maso – ryby, drůbež,
- luštěniny,
- sója,
- proteinové koncentráty.
Doplnění tuků:
- přídavek tuků a olejů, které zvyšují energetickou hodnotu a zvyšují chutnost pokrmů,
- máslo (do hotových pokrmů),
- sladká smetana, neslazená smetana, kysaná smetana,
- smetanový sýr,
- majonéza – salátový dressing.
Doplnění cukrů:
- med,
- džem,
- hnědý, hroznový cukr,
- sušené ovoce.
Vhodné je sestavit jídelníček nutričním terapeutem.
Rady pro rodinné příslušníky, kteří se starají o duševně nemocného člena rodiny:
- Onemocnění je provázeno poruchami paměti, neopravujte a nevyvracejte slovní formulace.
- Nemocní si velmi dlouho pamatují na způsob komunikace, i když zapomněli její obsah. Konfrontace a konflikty vyvolávají v nemocných pocit neporozumění, agresi a ztěžují komunikaci.
- Velmi časté je pro nemocného opakování jedné věty v průběhu dne. Je neopodstatněné nemocnému sdělovat, že tuto větu slyšíte „100x“, protože si to nepamatuje.
- K onemocnění patří poruchy chování, ke kterým se přidává časoprostorová dezorientace. Nemocnému se prolíná minulost, současnost a často něco hledá. Důležité je neobviňovat, nevysvětlovat, nevyčítat.
- Vhodné je dodržování denních stereotypů.
- Při komunikaci využívat pouze krátké, jednoznačné věty.
- Změny a nové zážitky negativně působí na nemocného. Neměníme prostředí, nepřemisťujeme osobní věci.
- Důležitá je pro pečující osobu doba pravidelného odpočinku. Alzheimerova choroba je dlouhodobé a vleklé onemocnění. Není možné o někoho dobře pečovat, když je člověk sám unavený. Využijte činnosti ADP a dalších možností sociální pomoci (např. denní stacionáře).
Práva nemocných trpících Alzheimerovou chorobou nebo jinými formami demence
- Být informován o své chorobě.
- Mít vhodnou a soustavnou lékařskou péči.
- Být užitečný při práci a zábavě tak dlouho, jak jen je to možné.
- Být vnímán při jakémkoli zacházení jako dospělý člověk, ne jako dítě.
- Při vyjádření svých citů být brán vážně.
- Je-li to možné, nebýt léčen psychotropními látkami.
- Žít v bezpečném, srozumitelném a předvídatelném prostředí.
- Mít potěšení z každodenních činností, které dávají životu smysl.
- Mít možnost chodit pravidelně ven.
- Pociťovat tělesný kontakt včetně objetí, pohlazení a podržení ruky.
- Být s lidmi, kteří znají život nemocného, včetně jeho kulturních a náboženských zvyklostí.
- Být ošetřován osobami, které jsou trénovány v péči o soby s demencí.
Edukace klienta se stomií 
Stomie je umělé vyvedení dutého orgánu na povrch těla.
Druhy stomií
- kolostomie, tj. vývod tlustého střeva
- ileostomie, tj. vývod tenkého střeva
- dočasná, tj. přechodný vývod
- trvalá, tj. nevratná
Podle způsobu založení
- nástěnné – u dočasné kolostomie
- axiální (dvouhlavňové) – má dva vývody – horní a dolní
- terminální (jednohlavňové) – jeden vývod – amputace spodního úseku rekta
Podle úseku střeva, který byl vyveden před stěnu břišní, rozlišujeme:
- ileostomii
- transversostomii
- sigmoideostomii
- cékostomii
Kdy se zakládá stomie?
- U plánovaných výkonů u amputace konečníku pro karcinom,
- takzvané pojistné stomie nad ohroženou anastomózou,
- založení stomie nad neodstranitelným, endoskopicky neřešitelným nádorem konečníku,
- stomie je trvalým řešením v případě stomie nad neodstranitelným nádorem nebo u nemocných, kteří pro přidružená onemocnění nejsou schopni podstoupit radikální výkon.
Obecná pravidla pro založení stomie
- Stomii je třeba založit tak, aby umožňovala použití moderních pomůcek,
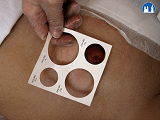
- u plánovaných výkonů je výhodou zakreslení přesné lokalizace stomie na stěnu břišní před operací,
- technicky zakládáme stomii jako součást výkonu z laparotomie,
- další možností je založit stomii cíleně z kruhové incize stěny břišní či laparoskopicky.
Komplikace kolostomie
- Nejčastěji v pooperačním průběhu je infekce postihující obvykle podkoží; prevencí této komplikace je šetrná chirurgická technika a řádná antibiotická profylaxe.
- Závažnou komplikací je nekróza kličky střevní, která je častější u terminálních atonií.
- Pozdní komplikace:
- stenóza (abnormální zúžení)
- prolaps (vyhřeznutí)
- parastomiální herniace (vysunutí orgánu mimo jeho obvyklou polohu)
1. Edukační dg.
- Ochota doplnit deficitní vědomosti
- Ochota ke zlepšení léčebného režimu
- Ochota ke zlepšení výživy
- Ochota zlepšit zvládání zátěže
2. Edukační cíle
- Kognitivní oblast:
- Klient dokáže vyjmenovat potřebné pomůcky pro ošetření stomie, slovně popsat postup.
- Zná komplikace, které mohou nastat, je informován, v jakých případech má vyhledat lékaře.
- Ví, jakou má dodržovat dietu.
- Psychomotorická oblast:
- Klient předvede ošetření stomie a správné přiložení pomůcek.
- Afektivní oblast:
- Klient chápe řešení jeho stavu stomií, považuje stomii za součást svého těla.
3. Edukační intervence
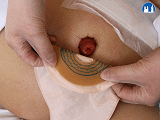
- a. Uvést klienta do problematiky – seznámit ho s onemocněním, ukázat mu pomůcky, poskytnout edukační brožury, předvést výměnu stomického systému.
- Ošetřování stomie
- základem všech typů pomůcek je vrstva přilnavého materiálu, který nedráždí kůži, dobře lpí na suché, vlhké i mírně iritované pokožce
- k dispozici jsou buď jednodílné, nebo dvoudílné systémy
- jednodílný systém je tvořen sáčkem s přilnavou plochou, který je nutno měnit po každém naplnění
- častěji užívané dvoudílné systémy se skládají z podložky, na jejíž jedné straně je přilnavá vrstva a na druhé je přírubový kroužek, na který nasazujeme vlastní kolostomický sáček – mění se jen naplněné sáčky (podložka zůstává několik dní)
- sterilní stomické soupravy umožňují adekvátně pečovat o stomii a chrání kůži nemocného před poškozením
- veškerý běžný sortiment je hrazen zdravotními pojišťovnami a pro nemocné dobře dostupný
Nemocný bez problémů zvládá běžné denní činnosti, včetně zaměstnání, ale i sportovní aktivity, včetně plavání.
- Předoperační příprava
- obecná
- speciální
- dokonalé vyprázdnění střeva dle ordinace operatéra a aktuálního stavu nemocného
- příprava – edukace nemocného o ošetřování stomie
- předoperační ATB – krytí lokálně nebo celkově
- Pooperační péče
- všeobecná pooperační péče
- umístění na JIP – monitorace vitálních funkcí, bolesti, vnitřního prostředí
- monitorace bilance tekutin
- zajištění parenterální výživy do doby funkčnosti peristaltiky střeva, případně vyprazdňování stomií
- Péče o čerstvou stomii
- sterilní vzdušné krytí stomatu v prvních 48 hodinách
- propálení vlastní stomie elektrokauterem
- kontrola odchodu plynů, stolice
- kontrola barvy, velikosti stomie
- Dlouhodobá péče
- cílem je vlastní ošetření stomie nemocným a dosažení plnohodnotného života
- pomoc materiální, psychická, sociální i léčebná
- stoma kluby
- dostatek informací o chorobě a používání moderních pomůcek, o hygieně a oblečení, aby nebyla stomie drážděna
- edukace dietní sestry – jíst pomalu po malých dávkách a pravidelně, každé sousto řádně rozkousat, ne příliš kořeněná, tučná a sladká jídla, vypít nejméně 2 litry tekutin denně – ne sycené nápoje
- Irigace (výplach střeva)
- pouze u kolostomií
- poté jen krytka, minisáček
- předpokladem pro irigaci je stomie, která vylučuje hustou kašovitou a tuhou stolici.
- Samotná irigace má tři fáze:
- Fáze změkčování. Při této fázi je napuštěno malé množství vody (cca 300 ml), aby bylo dosaženo změkčení přicházející stolice a iniciace pohotovosti střeva k vyprazdňování.
- Hlavní vyplachování. Při tom je do střeva přijato 500-1500 ml vody o tělesné teplotě za stálého tlaku. Požadované množství vody je určováno individuálně.
- Samotná vyprazdňovací fáze se skládá z hlavního vyprazdňování, které většinou nastává velmi rychle, a z malých následných vyprazdňování, která se dostaví zpravidla v následných patnácti až třiceti minutách.
- Chemoterapie (platí pro nádorová onemocnění)
- Léčba chirurgická může být doplněna chemoterapií.
- Při této léčbě jsou podávány léky, které mají za úkol ničit rakovinné buňky.
- Na rozdíl od bakterií, které se od lidských buněk dost liší, jsou rakovinné buňky našim zdravým buňkám velmi podobné. A tak zatímco antibiotika, která dobře zabírají na bakterie, nám příliš neškodí, chemoterapeutika používaná na léčbu rakoviny jsou hodně toxická.
- Léčba se nasazuje jak před operací (aby se nádor zmenšil), tak po operaci (aby se předešlo návratu onemocnění).
- Chemoterapie je náročná na celkové zdraví a sílu organizmu. V době podávání léků je třeba nemocnému ve všem vyhovět a poskytovat mu všemožnou podporu.
- Mimo samotné podávání léků je vhodný odpočinek a sytá strava, aby měl pacient sílu na další léčbu.
- Radioterapie (platí pro nádorová onemocnění)
- Radioterapie se používá před chirurgickým zákrokem ke zmenšení objemu tumoru, čímž usnadňuje jeho odstranění.
- Častěji ji však aplikujeme po operaci ke zničení nádorových buněk, které přetrvávají v místě původního ložiska.
- Další možností je zmírnění bolestí nebo jiných příznaků, které jsou spojeny s neodstranitelným tumorem.
- Upřednostňuje se ambulantní ozáření, vždy po dobu 5 dní v týdnu.
- Ošetřování stomie
- b. Poučit klienta o dietě.
- Stravování stomiků
- Již během hospitalizace jsou pacientovi poskytnuty písemné informace o stravování. Základem je racionální strava a dostatečný pitný režim.
- Dieta musí obsahovat vyvážené množství bílkovin, tuků, uhlovodanů, minerálů a vitamínů, které tělo potřebuje jako energetický zdroj pro růst a udržení života. Nemocného upozorníme, že chuť k jídlu se může vracet pomalu.
- Od začátku je třeba jíst malé porce v pravidelných intervalech. Potraviny si přidávat postupně a zjistit, jak jsou snášeny. Pravidelný příjem potravy zaručuje pravidelné vyprazdňování. Výsledkem omezeného stravování je nepravidelná defekace a problematické ošetřování stomie.
- Nejlépe je volit stravu bez nestravitelných zbytků, netučnou a nenadýmavou. Měly by se omezit potraviny, jako je celozrnný chléb, luštěniny, uzeniny, zelenina a ovoce se slupkami a peckami a nezralé ovoce. Potraviny by se měly upravovat, mixovat, mlet, vařit a dusit. Vhodné jsou také odtučněné mléčné výrobky jako např. sýry. Z tuků dáváme přednost rostlinným. Škroby zastupují brambory, krupičné, obilné či rýžové kaše a pětivaječné těstoviny.
- Při výběru je nutno brát v potaz nesnášenlivost některých potravin či alergie (např. na mléko). Zásadním činitelem pro skladbu jídelníčku je druh stomie.
- Některé léky mohou ovlivňovat barvu a konzistenci stolice. Opiátová analgetika zpomalují peristaltiku a mohou mít za následek vznik chronické zácpy. Některá antibiotika a tablety železa způsobují průjem. Potažené tablety, které se mají vstřebávat až ve střevě, se mohou (především u ileostomiků) objevit celé v sáčku. Léky proti nachlazení mají prodloužený účinek vstřebávání. Antikoncepční pilulky mají naopak oslabenou účinnost. Diuretika mohou způsobit dehydrataci. Železo a živočišné uhlí barví stolici do černa, Aspirin a léky proti srážení krve do červena.
- Stravování ileostomiků
- Tenké střevo vstřebává bílkoviny, tuky, cukry, vitamíny a dokončuje proces trávení. Založením ileostomie je z činnosti vyřazeno tlusté střevo, které má za úkol vstřebávat vodu, takže stolice je řídká. V prvních dnech po operaci je pacient na parenterální výživě. V dalších dnech se přechází na výživu podávanou ústy. Trávicí trakt se musí zatěžovat pomalu a postupně pomocí bezezbytkové stravy.
- Strava by neměla obsahovat kořeněná, pálivá a nadýmavá jídla. Doporučuje se bílé maso, listová zelenina, ovoce bez slupek, ovocné a zeleninové šťávy a přesnídávky. Jídelníček lze zpestřit kaloricky hodnotným potravinovým doplňkem (Nutridrink). V organizmu dochází k velkým ztrátám vody a solí, proto je důležitý pitný režim (alespoň 2,5-3 litry denně). Nevhodným nápojem je alkohol a černá káva. Doporučuje se jíst pravidelně 5-7krát denně malé porce. Strava by se měla dobře rozkousat, popř. rozmixovat.
- Stravování kolostomiků
- Tlusté střevo vstřebává vodu a soli a zahušťuje stolici. Po operaci se trávicí trakt zatěžuje postupně přes parenterální výživu až k přechodu na příjímání potravy ústy (po úplné obnově pasáže).
- Bezprostředně po operaci se doporučuje bezezbytková strava, později kaloricky vyvážená strava (5krát denně). Postupně se do stravy zařazuje také ovoce, zelenina, celozrnné pečivo a vláknina. Bílkoviny urychlují proces hojení. Jíst by se mělo pomalu a strava by měla být dobře rozkousána. Doporučuje se dostatečný pitný režim (minimálně 2 litry neperlivých tekutin denně). Chuť k jídlu zvyšuje pravidelný pohybový režim.
- Stravování stomiků
- c. Naučit klienta vyměnit sáček
- Ošetření stomie
- Mezi vhodné pomůcky pro ošetření stomie jednodílným systémem řadíme nesterilní rukavice, sáček na odpad, tupé zahnuté nůžky (jsou součástí firemních taštiček), buničitou vatu, čtverce z netkané textilie, čisticí roztok, ochranný film, měřítko stomie, vhodný typ sáčku (vystřihneme do něj otvor o 2-5 mm větší, než je stomie), 30/60gramovou pastu, přídržný pásek, vystřiženou podložku dle velikosti a tvaru stomie, sáček kompatibilní s podložkou, Ileogel do výpustného sáčku.
- Šetrně odstraníme plný sáček (od shora dolů). Kolostomický sáček vyhodíme do pytle na odpad. Ileostomické sáčky je nutno před odstraněním vypustit do WC. Stomii otřeme buničitou vatou, omyjeme nebo osprchujeme vlažnou vodou a mýdlem a osušíme.
- Čtvercem s čisticím roztokem odmastíme a očistíme okolí stomie. Suchým čtvercem pak stomii osušíme. Pokud je kůže iritovaná, ošetříme ji dle stavu např. ochranným filmem či pudrem apod. Po odstranění krytu podložky nesaháme na lepicí plochu. Nalepený sáček nejprve přitlačíme u stomie, pak postupně přitlačíme celou plochu podložky. Pacient několik minut zahřívá podložku rukou.
- U dvoudílného systému nahřejeme podložku (fén, topení), odstraníme fólii a přitlačíme na kůži po celé ploše. U nerovností na kůži se používá 60gramová pasta (nanáší se na podložku). Nasadíme sáček na spojovací kroužek a vyzkoušíme těsnost systému. Pacient si přitlačí systém k tělu rukama a asi 10 minut ho zahřívá. Systém lze také zajistit pomocí přídržného pásku. Nemocného informujeme, že výpustný sáček měníme po 24-48 hodinách, nevýpustný po naplnění do dvou třetin. Nezapomeneme mu také vysvětlit, že do okolí stomie by se neměly aplikovat parfémované sprchové gely, tělová mléka a krémy.
- Ošetření stomie
- d. Poučit klienta o aktivitě a fyzické námaze
- V oblasti fyzické námahy se doporučují cviky na posílení břišní stěny. Pacient se stomií by neměl nosit břemena o váze vyšší než 5 kg. Při zvýšené námaze je vhodné nosit preventivně břišní pás nebo stahovací prádlo.
- Doporučuje se aktivní rekreační sportování, jako je jízda na kole, plavání, turistika apod. Nemocný se stomií může také bez problému chodit plavat. Z pomůcek je nejlépe použít mini sáček či krytku. Sáček s filtrem je nutno v místě filtru přelepit, aby nedošlo k jeho znehodnocení vlhkem.
- e. Znovu předvést výměnu stomického systému, popisovat postup, poté vyzvat klienta, aby postup slovně zopakoval.
- f. Naučit klienta připravit všechny potřebné pomůcky pro výměnu stomického systému a systém vyměnit – pod vedením sestry.
- g. Kontrolovat klienta při péči o stomii, upozornit ho na případné chyby.
- h. Poučit klienta o komplikacích, které mohou nastat po propuštění.
- Časné
- krvácení
- ischemie
- zánět
- Pozdní
- parastomální kýla
- stenóza
Velmi častá komplikace. Stenózu stomie lze řešit cestou konzervativní, tedy dilatací (rozšiřováním) ústí pomocí prstu, dilatátoru. V případě neúspěchu dilatace je léčbou chirurgické vytětí vazivového prstence a rekonstrukce stomie. Dilatace ústí provádí stomasestra nebo chirurg v proktologické poradně pomocí prstu, kovových či umělohmotných dilatátorů. Nejdůležitější je edukace pacienta a nácvik šetrné autodilatace. Důležitá je pravidelnost, kterou může zajistit jen dobře poučený pacient. - prolaps
- retrakce
- ulcerace
- syndrom krátkého střeva
- Časné
- i. Důležité informace pro stomika.
- Nemocného informujeme o stomických pomůckách, o jejich správném uložení (při pokojové teplotě) a o vybavení koupelny (vlastní skříňka na pomůcky, zrcadlo, plocha na přípravu pomůcek a odpadkový koš).
- Další informace se týkají klubů stomiků a dobrovolníků, možnosti rehabilitace a lázeňské léčby (žádné omezení), možných komplikací onkologické léčby (kožní komplikace a možnost špatné přilnavosti pomůcek ke kůži).
- Nemocného seznámíme také s vhodným způsobem oblékání. Diskrétní pomůcky neomezují nemocného ve výběru oblečení. Existuje také speciální spodní prádlo s kapsou na sáček a speciální plavky se zpevněním v okolí břicha. Nedoporučuje se nosit pásek (spíše šle) a oblečení s gumou v oblasti stomie.
- Se stomií lze také cestovat všemi dopravními prostředky. Je dobré mít s sebou vždy dostatečnou zásobu stomických pomůcek, čisticích pomůcek, toaletního papíru a cestovní zrcadlo. Doporučuje se ubytování s vlastní koupelnou. K pomůckám je vhodné přibalit stručné vysvětlení v anglickém jazyce, aby se předešlo problémům při celním odbavování.
- V zahraničí je lépe na pití, omývání ovoce a ústní hygienu používat preventivně balenou vodu. Doporučuje se také nedávat si led do nápojů a nekupovat si zmrzlinu u stánků. Pokud se objeví průjem, měl by nemocný konzumovat pouze bílé pečivo a dostatečně pít. Změna typu stravování může způsobit plynatost.
- Díky moderním a diskrétním pomůckám se stomici nemusejí stranit ani společenského života. Pokud zdravotní stav nemocného nedovoluje návrat do pracovního procesu, řeší touto situaci lékařská posudková komise, která stanovuje částečný nebo plný invalidní důchod.
- Je vhodné informovat pacienta o důsledku většího váhového přírůstku, který může mít za následek změnu poměrů stomie a menší adhezi pomůcek ke kůži. Může pak docházet k podtékání stolice pod pomůcku.
- V neposlední řadě se nemocnému poskytuje kontakt na odborná specializovaná pracoviště (sexuolog, psycholog, urolog, gynekolog aj.).
- Veškeré informace pro klienty se stomií je možno zdarma získat na StomaLince ConvaTec či na bezplatné lince firmy Coloplast.
- j. Poučit klienta o možnostech využití agentury domácí péče.
- K propuštění pacienta by mělo dojít po domluvě chirurga a stomasetry, která učí nemocného soběstačnosti. Pokud klient není soběstačný, edukuje sestra jeho rodinu. Je-li nemocný osamělý a nesoběstačný, je předán do péče agentury domácí péče nebo do následného zařízení.
- Do domácího prostředí by měl nemocný odcházet dokonale informovaný. Při správném poučení a podpoře může stomik vést spokojený a plnohodnotný život. Nemocný odchází domů vybavený termínem a místem konání kontroly a jménem lékaře, pomůckami na jeden měsíc, telefonním číslem do proktologické poradny, kontaktem na stomasestru, žádostí o sociální příspěvek, firemní taštičkou a firemními kontakty.
- Při ošetřování pacientů v domácím prostředí je důležité dbát na to, aby byla stomie ošetřena v klidném a čistém prostředí. Zpočátku může za klientem do domácího prostředí docházet stomasetra a pomáhat mu při výměně stomických pomůcek. Stomici se často obávají, že doma sami bez pomoci nezvládnou ošetřování stomie.
- Koupelna stomika by měla být vybavena skříňkou na stomické pomůcky, prostorem na přípravu pomůcek, zrcadlem a pokud možno sprchou. Mezi další nezbytnosti stomika patří jemný toaletní papír, holicí strojek na jedno použití, černý pytel na použité pomůcky, fén, buničitá vata, podložky a sáčky, gáza, papírová šablona, tužka, nedráždivé mýdlo, nůžky, vykrajovač, tělová voda, ochranná a adhezivní pasta, zásypový pudr, dignity (při velké plynatosti), ileogel (při vodnaté stolici), náplasti, ochranný film, odstraňovač náplasti a krém na suchou kůži.
Celková koupel na lůžku 
Účel:
- zajištění osobní hygieny
- dosažení pocitu tělesné a psychické pohody
- zajištění estetického vzhledu pacienta
- udržení a zlepšení ochranné funkce kůže
- prevence vzniku dekubitů
- nácvik soběstačnosti
Hygienický komplex celková koupel na lůžku zahrnuje:
- hygienu horní a dolní poloviny těla
- hygienu genitálu
- péči o kůži
- péči o vlasy a nehty
- péči o chrup a dutinu ústní
- péči o lůžko
Ošetřovatelský postup:
Pomůcky:
- ochranné rukavice
- ochranný oděv (jednorázová zástěra)
- pojízdná zástěna
- vozík na špinavé prádlo
- umyvadla na horní a dolní polovinu těla
- mýdlo
- jednorázové žínky
- nádoba na oplach genitálu
- podložní mísa
- masážní emulze, pleťové mléko
- hřeben
- nůžky na nehty
- kelímek na výplach dutiny ústní
- kartáček na zuby
- pasta na zuby
- trubička na pití
- emitní miska
- glycerinové tyčinky na ošetření dutiny ústní
- u mužů pomůcky na holení
- ručníky
- osobní a ložní prádlo
- jednorázová podložka
Příprava nemocného:
- informace o výkonu
- ověření, zda pacient netrpí alergií na hygienické prostředky
- zajištění soukromí
Popis výkonu:
- seznámíme nemocného s výkonem
- připravíme a zkontrolujeme pomůcky k hygieně
- připravíme si umyvadlo s vodou teplou dle přání pacienta na horní část těla
- provedeme hygienickou dezinfekci rukou
- oblečeme si ochranné pomůcky
- zavřeme dveře, okna, zajistíme soukromí pacienta
- odstraníme deku, polštář a další pomůcky z lůžka na přistavenou židli, uvolníme základ lůžka
- svlékneme pacientovi osobní prádlo
- nenecháme pacienta celého svlečeného, kryjeme vždy tu část těla, kterou nemyjeme
- omyjeme obličej žínkou a čistou vodou bez mýdla
- provedeme hygienu horní části těla, umyjeme záda a namasírujeme emulzí
- na horní polovinu těla oblékneme pacientovi čisté osobní prádlo
- vyměníme umyvadlo a vodu a provedeme hygienu dolní části těla
- genitál omyjeme žínkou a mýdlem nebo provedeme oplach na podložní míse, vždy dodržujeme směr od spony stydké ke konečníku
- pokožku řádně osušíme, suchou pokožku promastíme a všímáme si změn či defektů
- v případě potřeby ošetříme defekty dle ordinace lékaře
- provedeme hygienu dutiny ústní (viz hygiena dutiny ústní)
- učešeme pacienta a vyčistíme uši
- zkontrolujeme a ostříháme nehty
- převlékneme lůžko a uložíme pacienta do vhodné polohy
- zkontrolujeme, popř. provedeme bandáže dolních končetin
- během výkonu podporujeme soběstačnost pacienta
- zajistíme úklid a dezinfekci pomůcek